La chiave per un risultato laser ottimale non è il trattamento in sé, ma una pianificazione strategica del timing e del calore che trasforma ogni seduta in un successo prevedibile.
- L’inverno offre una “finestra terapeutica” ideale, riducendo al minimo i rischi legati all’esposizione solare e massimizzando l’efficacia dei protocolli.
- La gestione del calore post-trattamento va oltre il sole: anche fonti domestiche come forni e saune possono compromettere la guarigione.
Raccomandazione: Valutare il proprio fototipo con un dermatologo è il primo passo non negoziabile per definire un protocollo laser personalizzato e sicuro.
L’arrivo dell’inverno segna per molte donne il momento ideale per affrontare inestetismi cutanei come macchie solari, lassità e cicatrici. L’idea diffusa è semplice: meno sole, meno rischi. Questa è una verità innegabile, ma rappresenta solo la superficie di una strategia dermatologica molto più complessa e rigorosa. Affidarsi unicamente alla stagionalità senza comprendere i meccanismi che regolano la risposta della pelle al laser è come navigare senza una mappa: si può arrivare a destinazione, ma il rischio di incappare in imprevisti è alto.
Spesso, la conversazione si ferma alla scelta del dispositivo (laser frazionato, luce pulsata, Q-switched) o alla necessità di applicare una protezione solare. Ma se la vera chiave del successo non fosse solo nell’atto terapeutico, ma in tutto ciò che lo circonda? Se il segreto risiedesse in un’attenta gestione del tempo e del calore, prima, durante e soprattutto dopo ogni singola seduta? Il mio approccio come dermatologo si fonda su un principio ossessivo: la sicurezza è il presupposto dell’efficacia. Un risultato eccellente non può esistere senza un controllo meticoloso di ogni variabile.
Questo non è solo un articolo sui trattamenti laser. È una guida strategica al “timing terapeutico”. Insieme, esploreremo non solo quali trattamenti fare, ma come e quando farli, orchestrando un percorso che va dalla preparazione della pelle alla gestione del recupero. Analizzeremo perché un’azione apparentemente innocua come cucinare vicino a un forno possa vanificare una seduta, e come la conoscenza del proprio fototipo sia la più potente assicurazione contro danni permanenti. L’obiettivo è trasformare il vostro percorso laser da una serie di appuntamenti a un protocollo di rigenerazione cutanea consapevole e ottimizzato.
Per navigare con chiarezza tra i concetti fondamentali della laserterapia strategica, questo articolo è strutturato per rispondere alle domande più cruciali. Il sommario seguente vi guiderà attraverso un percorso logico, dalla gestione dei rischi alla pianificazione a lungo termine.
Sommario: La guida completa alla sicurezza e strategia nella laserterapia invernale
- Perché fare il laser alle macchie a maggio è un rischio che non devi correre?
- Come alternare acidi e luce pulsata per spegnere l’acne attiva senza ustionarsi?
- Il laser frazionato fa male? La verità sul dolore e le creme anestetiche
- L’errore di esporsi al calore del forno o della sauna dopo una seduta laser
- Laser non ablativo sulle smagliature vecchie: si possono cancellare o solo migliorare?
- Perché iniziare il laser a settembre è la strategia intelligente per l’estate prossima?
- Perché il cortisone iniettato è più efficace delle creme sui cheloidi gonfi?
- Come conoscere il proprio fototipo per evitare danni permanenti da laser e sole?
Perché fare il laser alle macchie a maggio è un rischio che non devi correre?
La risposta breve è una parola: melanina. La laserterapia per le macchie (iperpigmentazioni) funziona colpendo selettivamente gli accumuli di melanina con un fascio di luce ad alta energia, che li frammenta. La pelle, in seguito, elimina questi frammenti. Tuttavia, l’esposizione solare, anche minima e involontaria, stimola i melanociti a produrre nuova melanina per proteggere la pelle. Se questo avviene su una cute fresca di trattamento laser, il processo di guarigione può essere compromesso, portando a un effetto paradosso: l’iperpigmentazione post-infiammatoria. In pratica, si formano nuove macchie, spesso più scure e resistenti delle originali.
Maggio, con le sue giornate lunghe e l’intensità dei raggi UV in rapido aumento, rappresenta l’inizio del periodo ad alto rischio. Anche se non ci si “mette al sole”, la semplice luce del giorno durante una passeggiata o mentre si guida è sufficiente a stimolare una pelle resa vulnerabile dal trattamento. Per questo, come confermano numerosi esperti di medicina estetica, peeling e laser andrebbero evitati con l’avvicinarsi della bella stagione. La finestra terapeutica sicura si chiude indicativamente tra marzo e aprile.
La strategia corretta non è solo evitare il sole, ma pianificare una protezione rigorosa che precede e segue il trattamento per un periodo ben definito. Questo protocollo di sicurezza include:
- Evitare l’esposizione solare diretta per almeno due mesi prima della prima seduta.
- Utilizzare quotidianamente una protezione solare SPF 50+ ad ampio spettro su tutte le aree da trattare.
- Continuare l’applicazione della protezione per un minimo di 3-4 mesi dopo l’ultima seduta.
- Ricordare che anche la luce riflessa da neve o superfici chiare è pericolosa.
Ignorare questo timing terapeutico significa non solo sprecare l’investimento del trattamento, ma rischiare di peggiorare attivamente la condizione che si desiderava correggere. La pazienza e la pianificazione sono le vere alleate di una pelle uniforme.
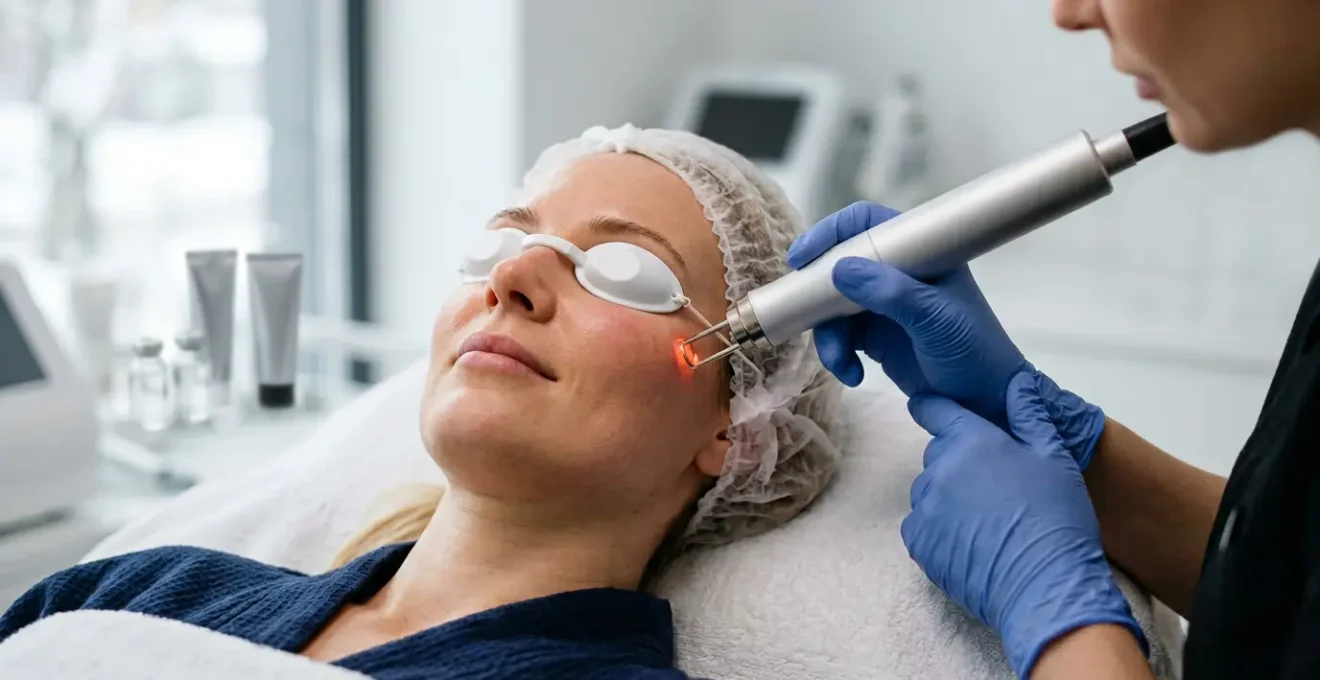
Come alternare acidi e luce pulsata per spegnere l’acne attiva senza ustionarsi?
La combinazione di trattamenti topici, come gli acidi (glicolico, salicilico), e terapie luminose, come la Luce Pulsata Intensa (IPL), è una strategia potente contro l’acne attiva e i suoi esiti. Gli acidi esfoliano, regolano il sebo e riducono l’infiammazione superficiale; la IPL agisce più in profondità, distruggendo i batteri responsabili dell’acne (Propionibacterium acnes) e riducendo il rossore. Tuttavia, la loro alternanza deve essere una sinergia controllata, non una somma casuale di azioni.
Entrambi i trattamenti, infatti, rendono la pelle più sensibile e assottigliano lo strato corneo. Usarli in modo troppo ravvicinato o senza un adeguato periodo di sospensione è la via più rapida per un’ustione chimica o termica. La pelle, già infiammata dall’acne, verrebbe aggredita su due fronti, con conseguente eritema persistente, desquamazione dolorosa e un alto rischio di iperpigmentazione post-infiammatoria. Il segreto è nel timing e nella comunicazione costante con il dermatologo.
Come mostra l’immagine, la pianificazione è tutto. Un protocollo di sicurezza standard prevede la sospensione totale di qualsiasi prodotto a base di acidi esfolianti o retinoidi almeno 7-10 giorni prima di una seduta di luce pulsata. Dopo la seduta, la pelle necessita di un periodo di recupero in cui si utilizzano solo creme lenitive e idratanti per 5-7 giorni. Solo a guarigione completata, e dopo il via libera del medico, si possono reintrodurre gradualmente gli acidi, magari a sere alterne. Una visita accurata prima di iniziare il ciclo di trattamenti è essenziale per valutare la reattività della pelle e stabilire un calendario personalizzato.
L’obiettivo è far lavorare i trattamenti in sequenza, non in sovrapposizione. L’acido prepara il terreno, la luce pulsata bonifica in profondità, e il periodo di riposo permette all’architettura della pelle di ricostruirsi. Questa danza terapeutica, se ben orchestrata, porta a risultati eccezionali senza compromettere la barriera cutanea.
Il laser frazionato fa male? La verità sul dolore e le creme anestetiche
La domanda sulla dolorosità del laser frazionato è una delle più frequenti e legittime. La risposta onesta è: dipende. Il laser frazionato, sia ablativo che non ablativo, agisce creando micro-colonne di danno termico nel derma per stimolare la produzione di nuovo collagene. Questa azione, per definizione, non può essere completamente impercettibile. Tuttavia, il concetto di “dolore” è estremamente soggettivo e, soprattutto, gestibile.
La sensazione più comunemente descritta è quella di un intenso pizzicore o di un calore puntiforme, simile a tanti piccoli elastici che schioccano sulla pelle. L’intensità varia in base alla zona trattata (il contorno occhi e labbra è più sensibile) e alla soglia del dolore individuale. Come sottolinea la Dott.ssa Gloria Misasi, medico estetico, in un suo approfondimento, “il trattamento non è doloroso, anche se si avverte in genere un lieve pizzicore o bruciore”. La chiave sta nella preparazione.
Per minimizzare il fastidio, la procedura standard prevede l’applicazione di una crema anestetica topica a base di lidocaina. Questa non elimina completamente la sensazione, ma la attenua a un livello assolutamente tollerabile per la stragrande maggioranza dei pazienti. È fondamentale rispettare i tempi di posa: secondo le linee guida, il tempo di applicazione della crema anestetica prima del trattamento va dai 30 ai 60 minuti per garantire un effetto ottimale. Durante la seduta, moderni sistemi di raffreddamento ad aria fredda aiutano ulteriormente a desensibilizzare la pelle, rendendo l’esperienza più confortevole.
In conclusione, parlare di “dolore” per il laser frazionato è spesso improprio. È più corretto parlare di “fastidio gestibile”. Un protocollo eseguito correttamente, con la giusta preparazione anestetica e sistemi di raffreddamento, trasforma quella che potrebbe essere un’esperienza sgradevole in un trattamento efficace e del tutto sopportabile.
L’errore di esporsi al calore del forno o della sauna dopo una seduta laser
Dopo una seduta laser, l’attenzione è quasi interamente focalizzata sull’evitare l’esposizione solare. Questo è corretto, ma parziale. L’errore più subdolo e comune è sottovalutare l’impatto di altre fonti di calore esogeno. La pelle, dopo un trattamento laser (specialmente frazionato o ablativo), è in uno stato infiammatorio controllato. I vasi sanguigni sono dilatati e la cute è estremamente sensibile agli stimoli termici. Esporla a un calore intenso, anche senza raggi UV, può amplificare questa risposta infiammatoria.
Questo significa che attività apparentemente innocue possono compromettere il risultato. Aprire lo sportello del forno caldo, stare vicino a un caminetto, fare una sauna o un bagno turco, o persino un’attività fisica intensa che provoca sudorazione e calore endogeno, possono scatenare o peggiorare rossore, edema (gonfiore) e aumentare il rischio di complicanze come l’iperpigmentazione post-infiammatoria. Il calore, in questa fase delicata, è un nemico tanto quanto il sole.
Il post-trattamento in inverno offre un vantaggio strategico: è più facile proteggersi non solo dal sole, ma anche dal calore ambientale, e la pelle tende a rimanere più fresca. Tuttavia, è necessaria una disciplina rigorosa per almeno 48-72 ore dopo la seduta. La gestione del calore è un pilastro della fase di recupero.
Piano d’azione: come gestire il calore post-laser
- Fonti di calore da evitare: Sospendere per 48-72 ore l’uso di saune, bagni turchi e l’esposizione diretta a fonti come forni, stufe o caminetti.
- Temperatura dell’acqua: Utilizzare esclusivamente acqua tiepida o fresca per la detersione del viso. L’acqua calda è un potente vasodilatatore.
- Attività fisica: Evitare l’esercizio fisico intenso che induce sudorazione e un aumento della temperatura corporea (calore endogeno).
- Ambiente: Mantenere una temperatura ambientale fresca e confortevole, evitando sbalzi termici eccessivi.
- Alimentazione: Limitare cibi molto piccanti e alcolici, che possono contribuire alla vasodilatazione e al rossore del viso.
Questa attenzione ai dettagli non è un eccesso di zelo, ma la differenza tra una guarigione rapida e senza intoppi e un post-trattamento complicato che può compromettere il risultato finale. La pelle vi ringrazierà.
Laser non ablativo sulle smagliature vecchie: si possono cancellare o solo migliorare?
Le smagliature (striae distensae), specialmente quelle “vecchie” o “bianche” (striae albae), rappresentano una delle sfide più complesse in dermatologia estetica. A differenza delle smagliature recenti (rosse), quelle bianche sono cicatrici atrofiche a tutti gli effetti, dove le fibre di collagene ed elastina si sono rotte e la pelle ha perso la sua struttura e pigmentazione. È fondamentale partire da un presupposto realistico: nessun trattamento può cancellarle completamente e riportare la pelle al suo stato originale. L’obiettivo realistico e raggiungibile è un significativo miglioramento.
I laser non ablativi frazionati sono la tecnologia d’elezione per questo inestetismo. Agiscono creando micro-danni termici nel derma senza rimuovere lo strato superficiale della pelle. Questo processo stimola una reazione di guarigione che porta alla neocollagenesi, ovvero la produzione di nuovo collagene. Il risultato è un miglioramento della texture, una riduzione della profondità della smagliatura e, in alcuni casi, una parziale ri-pigmentazione. La smagliatura diventa meno visibile, più liscia e si confonde meglio con la pelle circostante.
Per comprendere meglio le opzioni, è utile confrontare i due principali approcci laser.
| Caratteristica | Laser Ablativo | Laser Non Ablativo |
|---|---|---|
| Rimozione strati pelle | Sì | No |
| Tempo di recupero | Lungo (settimane) | Veloce (pochi giorni) |
| Numero sedute | 1-3 | 4-6 |
| Dolore | Moderato-Alto | Minimo |
| Risultati | Più rapidi e marcati | Graduali |
Il trattamento delle smagliature è un percorso, non un evento singolo. Sono sempre necessarie più sedute, solitamente a distanza di un mese l’una dall’altra, per ottenere un risultato apprezzabile. Il costo del percorso dipenderà dal numero di sedute necessarie e dall’ampiezza dell’area da trattare. La chiave è la costanza e la gestione delle aspettative: l’obiettivo è il miglioramento, non la perfezione.
Perché iniziare il laser a settembre è la strategia intelligente per l’estate prossima?
Iniziare un percorso di laserterapia a settembre non è solo una buona idea, è una mossa strategica che massimizza risultati e sicurezza. Questo timing permette di sfruttare l’intero periodo autunno-inverno, la finestra terapeutica ideale per i trattamenti che fotosensibilizzano la pelle. Come confermato da numerosi centri dermatologici, “l’autunno-inverno è la stagione giusta per eseguire i trattamenti laser, che richiedono cute non abbronzata”. Ma c’è di più.
Molti trattamenti laser, specialmente quelli finalizzati al ringiovanimento e alla lassità cutanea, non offrono un risultato immediato. Il loro vero meccanismo d’azione è la stimolazione della neocollagenesi. Dopo il “danno” controllato del laser, il corpo impiega tempo per produrre nuovo collagene ed elastina, le proteine che danno struttura e compattezza alla pelle. Questo processo biologico non è istantaneo: richiede da 3 a 6 mesi per raggiungere il suo picco e consolidarsi.
Iniziando a settembre, si ha tutto il tempo necessario per completare il ciclo di sedute (solitamente 3-4, a distanza di un mese) durante i mesi più freddi e bui, minimizzando i rischi legati al sole. Ma il vero vantaggio è che, una volta terminato il ciclo a dicembre o gennaio, il processo di rigenerazione profonda continuerà a lavorare per tutta la primavera. Si arriverà così all’estate successiva, a giugno, esattamente nel momento di massimo splendore del risultato. La pelle apparirà più tonica, compatta e luminosa proprio quando si desidera scoprirla di più.
Pianificare con questo anticipo significa lavorare in armonia con la biologia della propria pelle, dandole tutto il tempo di cui ha bisogno per ricostruire la sua architettura interna. È l’approccio più intelligente per chi cerca non un effetto “tampone”, ma un miglioramento reale e duraturo, pronto per essere sfoggiato in totale sicurezza con l’arrivo della bella stagione.
Perché il cortisone iniettato è più efficace delle creme sui cheloidi gonfi?
I cheloidi sono cicatrici anomale, esuberanti, che crescono oltre i confini della ferita originale. Sono causati da una produzione eccessiva di collagene durante il processo di guarigione. A differenza delle creme, che agiscono solo sulla superficie della pelle (epidermide), i cheloidi hanno la loro “radice” nel derma profondo. Le creme al cortisone hanno una capacità di penetrazione molto limitata e non riescono a raggiungere il cuore del problema con una concentrazione sufficiente per essere efficaci.
Il cortisone iniettato (infiltrazione intralesionale) bypassa completamente la barriera epidermica. Il farmaco viene depositato direttamente all’interno del tessuto cicatriziale. Qui, agisce su più fronti: riduce l’infiammazione, inibisce l’attività dei fibroblasti (le cellule che producono collagene) e ne promuove la degradazione. Questo porta a un progressivo appiattimento, ammorbidimento e riduzione del rossore e del prurito tipici del cheloide attivo.
Spesso, la strategia più efficace è combinata. Si può associare l’infiltrazione di cortisone con trattamenti laser specifici. Ad esempio, il laser Pulsed Dye è molto efficace nel ridurre il rossore e la componente vascolare, mentre il laser frazionato può migliorare la texture superficiale della cicatrice. L’infiltrazione agisce “sgonfiando” il cheloide dall’interno, mentre il laser lavora sulla sua apparenza esterna. Questa sinergia permette di affrontare il problema in modo tridimensionale.
In definitiva, mentre le creme possono avere un ruolo marginale nel gestire il prurito superficiale, solo un trattamento che arriva fisicamente nel derma profondo, come l’infiltrazione di cortisone, può modificare in modo significativo la struttura di un cheloide. È una questione di architettura della pelle: per modificare le fondamenta, bisogna agire sulle fondamenta, non limitarsi a dipingere le pareti.
Punti chiave da ricordare
- Il timing è tutto: l’inverno è la stagione d’elezione per i trattamenti laser, minimizzando i rischi legati all’esposizione solare.
- La sicurezza va oltre il sole: evitare fonti di calore come forni, saune e attività fisica intensa è cruciale nel post-trattamento per prevenire infiammazioni.
- Conoscere il proprio fototipo è un passo non negoziabile per personalizzare i parametri del laser ed evitare danni permanenti.
Come conoscere il proprio fototipo per evitare danni permanenti da laser e sole?
Il fototipo è la classificazione dermatologica che indica come la nostra pelle reagisce all’esposizione solare. Si basa su fattori genetici come il colore di occhi, capelli e carnagione. Conoscere il proprio fototipo non è un dettaglio, ma il parametro di sicurezza fondamentale in laserterapia. Il laser, infatti, non distingue tra la melanina di una macchia e la melanina costitutiva della pelle (il nostro colore naturale). Un’impostazione errata dell’energia può causare il surriscaldamento della melanina “sana”, con conseguenze gravi come ustioni, ipopigmentazione (macchie bianche permanenti) o iperpigmentazione.
La classificazione di Fitzpatrick, la più usata, identifica sei fototipi. I fototipi chiari (I-III) hanno meno melanina e sono meno a rischio di complicanze, permettendo l’uso di un’ampia gamma di laser. I fototipi mediterranei o scuri (IV-VI), più ricchi di melanina, richiedono un’attenzione estrema. Per questi, si utilizzano laser con lunghezze d’onda specifiche (come l’Nd:YAG 1064nm) che vengono assorbite meno dalla melanina epidermica e riescono a raggiungere il bersaglio in profondità con maggiore sicurezza.
La determinazione del fototipo deve essere fatta da un medico esperto. Non è un quiz online. Il dermatologo valuta la pelle e, in base al fototipo, imposta i parametri del laser (fluenza, durata dell’impulso) per trovare il perfetto equilibrio tra efficacia e sicurezza. Ignorare questo passaggio è il rischio più grande che si possa correre.
Qui sotto, una tabella riassuntiva che, come indicato in uno studio sui rischi laser associati ai diversi fototipi, illustra la relazione tra tipo di pelle e precauzioni da adottare.
| Fototipo | Caratteristiche | Rischio Iperpigmentazione | Laser Consigliato |
|---|---|---|---|
| I-II | Pelle molto chiara, capelli biondi/rossi, occhi chiari | Basso | Tutti i tipi (con parametri standard) |
| III-IV | Pelle chiara/media, capelli castani, occhi scuri | Medio | Parametri adattati, test preliminare |
| V-VI | Pelle scura/nera, capelli e occhi neri | Alto | Laser specifici (es. Nd:YAG 1064nm) |
La conoscenza del proprio fototipo è la vostra polizza assicurativa. Vi permette di dialogare con il medico, capire le scelte terapeutiche e partecipare attivamente al vostro percorso di cura, garantendo che la ricerca della bellezza non avvenga mai a scapito della salute della vostra pelle.
Ora che avete compreso la strategia che sta dietro a un percorso di laserterapia di successo, il passo successivo è tradurre questa conoscenza in un piano d’azione personalizzato. L’autodiagnosi non è un’opzione: una valutazione dermatologica è l’unico modo per definire il vostro fototipo, scegliere il protocollo più adatto e pianificare il timing perfetto per le vostre esigenze.
Domande frequenti su laserterapia e fototipo
Posso fare il laser se ho la pelle abbronzata?
Assolutamente no. È un imperativo medico che la pelle non sia abbronzata prima di qualsiasi trattamento laser. L’abbronzatura aumenta la quantità di melanina nell’epidermide, che diventerebbe un bersaglio per il laser, aumentando esponenzialmente il rischio di ustioni e macchie.
Quanto tempo dopo il laser posso espormi al sole?
È necessario evitare l’esposizione solare diretta e intenzionale per almeno 30 giorni dopo l’ultima seduta. Inoltre, è obbligatorio utilizzare una protezione solare SPF 50+ ad ampio spettro per un periodo di 3-4 mesi per proteggere la pelle in fase di guarigione.
Il laser è sicuro per tutti i fototipi?
Sì, la laserterapia moderna può essere eseguita in sicurezza su tutti i fototipi, a condizione che venga utilizzato il dispositivo corretto e che i parametri vengano impostati da un medico esperto. Per le pelli scure (fototipi V-VI), sono necessari laser specifici, come l’Nd:YAG 1064nm, per garantire la massima sicurezza.